

更新时间 2023-03-10 13:50:19
2023年3月9日是第十八个“世界肾脏日”,今年的主题为“人人享有肾脏健康——应对突发风险,关心弱势群体”。肾脏在人体内扮演着“净化工人”的重要角色,一旦“罢工”可不得了!
数据显示,我国慢性肾脏病患病率高达10.8%,患者总人数已超过1亿。而糖尿病患者是慢性肾脏病的高危人群,我国糖尿病患者人数超1.4亿,约20%~40%的糖尿病患者合并患有糖尿病肾病。
糖尿病肾病是糖尿病常见慢性并发症之一,现已成为慢性肾脏病和终末期肾病的主要原因。其临床特征为早期持续性的蛋白尿(需排除其他原因引起的尿蛋白增高),多无明显症状,部分患者可表现为尿里泡沫多,逐渐出现肾功能损害、高血压、水肿,最后病情进展至晚期,出现严重肾功能衰竭、尿毒症,需透析治疗,是糖尿病患者的主要死亡原因之一。
糖尿病如何损伤你的肾脏?
糖尿病是一个全身性的疾病,当血糖持续升高会导致大小血管的病变,其中糖尿病肾病就是微小血管的病变。糖尿病肾病是由于长时间患糖尿病而导致的蛋白尿以及肾小球滤过率 (GFR) 进行性降低。
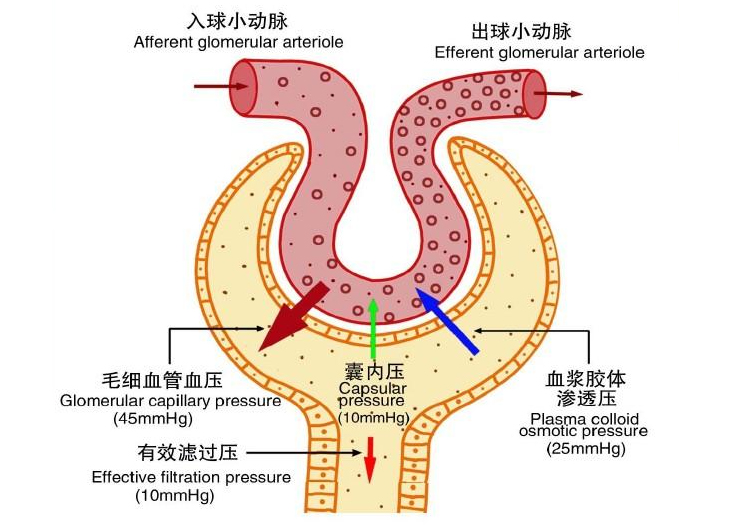
△肾小球的滤过作用
我们的肾脏由很多肾小球组成,肾小球就是一个一个的血管团,而肾脏其实就是个血管团子。血液从肾脏过滤出来,形成一定的尿液。而这些小的血管团非常容易受到血糖的侵害,从而出现病变。长时间血糖不稳定,就会让肾脏内的小血团变得杂乱无章,血管变厚,血运无序、阻塞等等,这就会导致肾功能的损伤,从而形成了糖尿病肾病。
发生糖尿病肾病的危险因素
糖尿病肾病病因和发病机制尚不完全,认为系多因素参与,在一定的遗传背景以及部分危险因素的共同作用下致病。
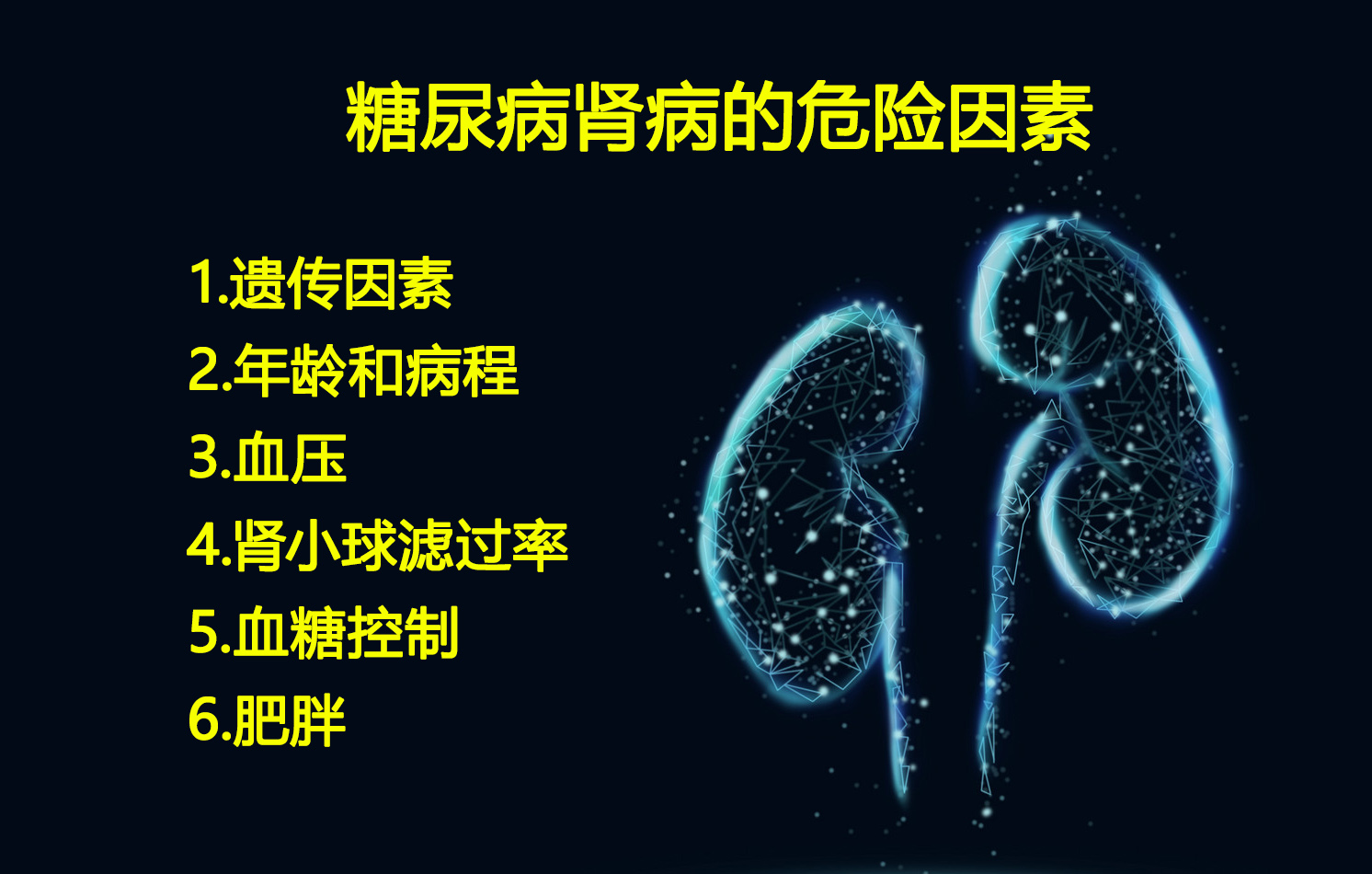
1.遗传易感性
遗传因素可能是糖尿病肾病发病率及病情严重程度的重要决定因素。若糖尿病患者的同胞手足或父母之一具有糖尿病肾病,则其本身发生糖尿病肾病的可能性明显增加,在1型和2型糖尿病患者中都已观察到了这一现象。
2.年龄和病程
2型糖尿病患者年龄越大、病程越长,发生白蛋白尿的风险就越高。
3.血压
前瞻性研究已发现,患者的体循环血压较高与随后发生糖尿病肾病相关。
4.肾小球滤过率
存在肾小球高滤过的患者发生糖尿病肾病的风险似乎更高。
5.血糖控制
血糖控制不佳(糖化血红蛋白较高)的患者更易发生糖尿病肾病。
6.肥胖
在糖尿病患者中,体质指数(BMI)居高与慢性肾脏病的风险增加相关。
慢性肾脏病的五个阶段
慢性肾脏病是指肾脏发生的病变或损伤,如各型肾小球肾炎、肾血管病变,病程超过3个月;或肾小球滤过率(GFR)<60ml/ (min-1.73m2),超过3个月。基于GFR水平,将慢性肾脏病分为1~5期(1、2、3a、3b、4、5)。
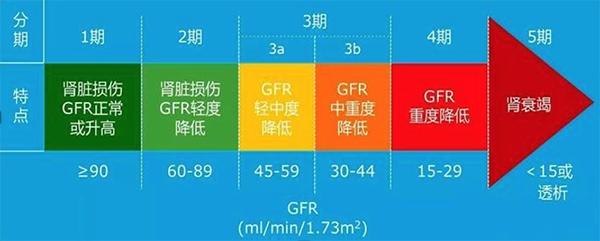
△慢性肾脏病分期及其特点
1期-炎症反应期
这一阶段肌酐正常,肾功能尚未受损。只有一些尿蛋白、潜血、水肿、高血压等临床指征。除了水肿、高血压会让患者出现明显不适感之外,尿蛋白、潜血等都是“静悄悄的”。
这一阶段是最容易治愈的,但很多患者因为“不疼不痒”,白白错过了治疗时机,所以定期体检非常重要。
2期-肾功能代偿期
所谓的肾功能代偿期,指的是肾功能轻微受损,靠肾脏自身的代偿功能就可以满足身体的日常需要。
这一阶段,血肌酐基本处于133~177μmoI/L之间。大约还有一半的肾单位可以正常工作,所以患者本人并没有什么感觉,常常延误治疗。如果得到及时、正规的治疗,肾功能代偿期可以实现临床治愈。
3期-肾功能失代偿期
所谓失代偿期,指的是肾功能受损较为严重,肾脏自身的代偿功能已经无法满足身体的日常需要。这一阶段,血肌酐基本处于178~442μmoI/L之间,肾单位受损已经超过三分之二甚至更多。
此时,患者已经开始感觉到乏力,但症状仍然不明显。如果得到及时、正规的治疗,可以获得较好的生活质量,可以和正常人一样生活。

4期-肾衰竭期
当血肌酐超过443μmoI/L时,就已经进入了肾衰竭期,也就是所谓的慢性肾衰竭了。此时,肾脏的代偿功能已经无法弥补肾单位的坏死了,肾功能下降已经进入了一个不可逆的阶段,每时每刻都有大片肾细胞被杀死。
这一阶段,患者开始感到明显的症状,比如贫血、头晕、乏力、恶心等。同样是这一阶段,有些医院甚至已经开始建议患者进行血液透析了。治疗重点已经变成了阻止肾细胞继续坏死,保护剩余的肾功能。
5期-尿毒症期
尿毒症大家都不陌生,这里需要说明的是:尿毒症是一个分期,并非独立病理类型。这里需要强调:肌酐超过707μmoI/L不一定是尿毒症期!
慢性肾衰竭发展到尿毒症期大约需要15年左右的时间,此时超过90%的肾单位已经坏死了,肾脏体积萎缩至6cm以下,而且基本没有尿液产生了。
到了这个阶段,患者的感觉会非常强烈,头晕、恶心、呕吐、心衰、乏力等各种症状频繁出现。由于血液中毒素淤积过多,其他脏器也开始受到侵害。这一阶段,治疗的意义已经变成了尽量维持患者正常生活,减少患者痛苦。
如何预防糖尿病肾脏病?
1、严格地控制血糖
诊断糖尿病后,尽早使血糖、糖化血红蛋白达标,糖化血红蛋白不超过7%,肾功能异常者不超过8%,对预防糖尿病肾病有重要的作用。
2、定期做这3个检查,争取早发现
2型糖尿病确诊后应立即进行糖尿病肾病筛查,1型糖尿病患者可在糖尿病诊断5年后筛查肾病相关指标,每年至少筛查1次。

常用筛查指标如下:
① 尿常规
尿常规检查出现蛋白尿,提示糖尿病肾病,但不能早期诊断糖尿病肾病。
② 尿白蛋白与肌酐比值
这是一项尿液检查,以晨尿最佳,随机尿也可以。尿白蛋白与肌酐比值大于30mg/g为尿白蛋白增加,且在3-6个月内重复检查,3次中有2次增加,排除感染等其他干扰因素可以诊断白蛋白尿,能够早期诊断糖尿病肾病。
③ 肾功能(血肌酐)指标
用于计算肾小球滤过率,糖尿病肾病的指标之一。通过筛查一旦发现蛋白尿或肾小球滤过率下降,积极给予综合治疗,包括优化降糖、降压,合理使用降压药物,减少或延缓疾病的进展。
3、控制血压
血压控制在130/80毫米汞柱以内,首选血管紧张素转化酶抑制剂(ACEI)或者血管紧张素Ⅱ受体拮抗剂(ARB)类药物。
4、调脂治疗
如果合并血脂异常,使低密度脂蛋白胆固醇达标是首要治疗目标。
5、保持健康的生活方式
包括健康饮食、规律运动、戒烟、限酒、限制盐摄入、控制体重等,有利于减缓糖尿病肾脏疾病的进展,保护肾功能。
作为中医现代化代表性成果,好安森糖尿病治疗仪对预防和改善2型糖尿病及并发症有积极作用。它以中医非药物的方式,将5组复合磁场通过9探头输出,作用于人体的6条经络上的9大关键穴位,直击糖尿病的发病根源,双效平衡人体内环境,恢复机体胰岛功能,预防和治疗2型糖尿病,阻断并发症;同时促进新陈代谢,改善微循环,提高机体免疫力,增强抗病能力。